Рак кожи: лечение и диагностика
Лечение рака кожи 1, 2, 3 стадии. Симптомы, признаки, метастазы, прогноз.
Содержание:
1. Общие сведения о строении и функции кожи.
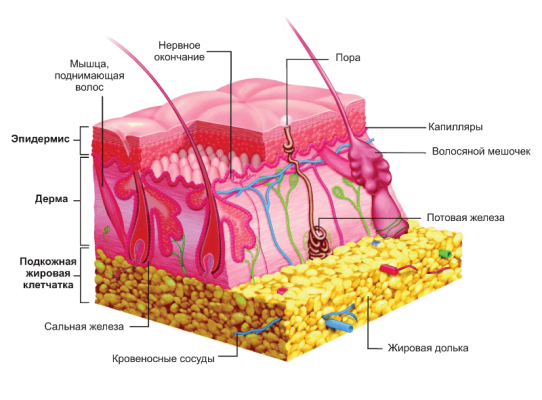
Кожа является внешним покровом тела человека.
Самой поверхностной структурой кожи является эпидермис, который состоит из слоя базальных, шиповидных, зернистых клеток и рогового слоя. Благодаря способности клеток эпидермиса к размножению происходит быстрое восстановление верхнего слоя кожи после различных повреждений.
Роговой слой, состоящий из плотно прилегающих друг к другу роговых пластинок (ороговевшие эпителиальные клетки), защищает организм от механического проникновения разнообразных микробов и не пропускает влагу.
Под эпидермисом располагается дерма или собственно кожа. Она состоит из переплетенных между собой коллагеновых, эластических и ретикулиновых волокон соединительной ткани в виде сетки, придающей коже прочность, упругость и эластичность. В дерме располагается значительная часть потовых, сальных желез и волосяных фолликулов. Кроме того, в дерме содержатся кровеносные сосуды и разнообразные нервные рецепторы. Самая глубокая часть кожи состоит из подкожной жировой клетчатки.
С помощью кожи организм ограждает себя от механических, физических, химических воздействий и микроорганизмов. Кроме того, в коже совершаются сложнейшие процессы, такие как дыхание, регуляция теплоотдачи, выработка ряда ферментов и гормонов. Кожа принимает активное участие в обмене веществ – жиров, белков, углеводов и в водно-солевом обмене.
Посредством специальных кожных чувствительных рецепторов человек ощущает боль, холод, тепло, давление, вибрацию.
2. Какие бывают формы рака кожи?
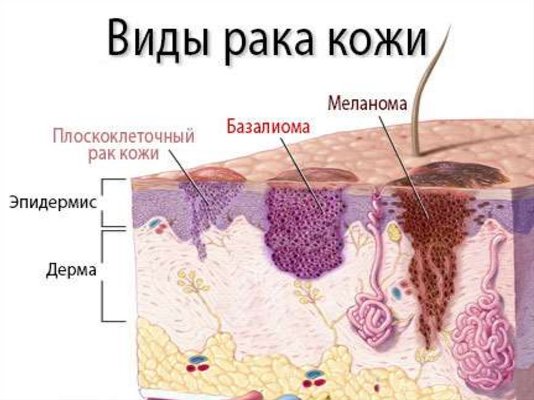
Наиболее часто встречающимися морфологическими формами рака кожи являются базально-клеточный и плоскоклеточный рак , которые составляют около 90 % всех злокачественных опухолей кожи.
Базалиома (базально-клеточный рак)
Базалиома встречается наиболее часто и составляет около 70-75 % эпителиальных опухолей кожи. Особенностью базалиомы является медленный рост (иногда годы) и местное распространение. Случаи метастазирования базалиомы единичны, поэтому эту опухоль иногда рассматривают как местно-деструирующую (полузлокачественную).
Плоскоклеточный рак кожи
Плоскоклеточный рак кожи в значительном числе случаев развивается на фоне предраковых состояний кожи(актинический кератоз, рубцы, трофические язвы и др.). Обычно через несколько месяцев после возникновения, плоскоклеточный рак кожи имеет четкую характерную клиническую картину.
Плоскоклеточный рак кожи характеризуется не только прогрессирующим местным злокачественным течением, но и определенной склонностью к лимфогенному метастазированию. Гематогенные метастазы наблюдается относительно редко и преимущественно в костях и легких.
Метатипический рак
Метатипический рак по своему клиническому течению занимает промежуточное положение между базальноклеточным и плоскоклеточным раком.
3. Некоторые эпидемиологические аспекты (статистика) рака кожи
В последние десять лет в Беларуси наблюдается постоянный выраженный рост числа ежегодно выявляемых случаев рака кожи: с 3994 случаев в 2001 году до 7247 — в 2010 году (в 1,8 раза).
Злокачественные новооразования на коже наиболее часто развивается у пожилых лиц, несколько чаще у мужчин.
Рак кожи может развиваться в любых анатомических областях, но наиболее часто на открытых частях тела. Преимущественная его локализация – кожа лица и головы (до 70-80 %). При базальноклеточном и плоскоклеточном раке кожи нередки случаи первичной множественности (синхронные опухоли).
Ранние стадии рака кожи (I–II стадии) излечиваются в 80–100 % случаев. Значительно хуже прогноз при наличии метастазов в регионарных лимфатических узлах и прорастании опухоли в подлежащие ткани: в таких случаях пятилетнее излечение составляет около 25 %.
4. Группы риска и факторы, предрасполагающие к развитию рака кожи
К факторам, способствующим развитию рака кожи, относится ультрафиолетовое излучение, ионизирующая радиация, иммунодепрессия, хроническая травматизация кожи и воздействие на кожу химических канцерогенов.
К веществам, обладающим канцерогенным действием на кожу относится сажа, продукты перегонки неочищенного керосина, парафина, шотландских сланцев, каменноугольного и бурого дегтя, а также их дериваты (креозот, антрацен, анилин), мышьяк, в том числе как составная часть угля, угольной и брикетной пыли и др.
В большинстве случаев развитию рака кожи, особенно плоскоклеточного, предшествуют предраковые изменения кожи. К облигатным предракам, относят пигментную ксеродерму, болезнь Боуэна и болезнь Педжета. В настоящее время последние два из этих заболеваний рассматриваются как интраэпителиальные (прединвазивные) раки. К факультативному предраку кожи относится актинический кератоз (сенильный кератоз), кожный рог, кератоакантома, рубцы, длительно не заживающие язвы и хронические дерматиты.
Пигментная ксеродерма
Крайне редкое генетически детерминированное заболевание, относящееся к болезням репарации ДНК, характеризующееся повышенной чувствительностью кожи к ультрафиолетовому облучению. Симптомы появляются в раннем детстве.
Первый его признак – появление ограниченного покраснения и возвышающихся над кожей веснушек после солнечного ожога, которые сначала локализуются на открытых частях тела – лицо, кисти рук. Впоследствии наблюдается стойкое расширение сосудов этих участков, ороговение кожи, трещины, изъязвления, иногда бородавчатые разрастания.
Болезнь Боуэна
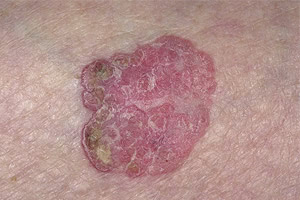
Болезнь Боуэна - возникает у взрослых в любом возрасте, одинаково часто у мужчин и женщин. Обычно локализуется на закрытых частях тела. Очаги поражения представляют собой одиночные или множественные бляшки с неправильными очертаниями, периферия которых несколько возвышается и окрашена в коричнево-красный цвет.
При снятии чешуек и корок с поверхности бляшки становятся видными сосочковые разрастания с гладкой или бородавчатой поверхностью. В связи с этим различают экзематозный и бородавчатый клинические варианты болезни. Иногда в центре бляшки может быть рубцевание.
Заболевание протекает медленно, годами, но всегда заканчивается развитием инвазивного рака.
Экстраммарная болезнь Педжета
Экстраммарная болезнь Педжета представляет собой резко очерченный слегка пигментированный очаг эритематозного вида с шелушением или мокнущей поверхностью с наклонностью к постепенному расширению зоны поражения (кожные проявления такие же, как и при раке Педжета соска молочной железы).
Иногда больные жалуются на локальный зуд. Болеют преимущественно женщины. Поражается кожа участков тела, богатых апокриновыми потовыми железами (наружные половые органы и перианальная область, подмышечные впадины).
Развивается заболевание медленно, но всегда трансформируется в инвазивный рак.
Актинический кератоз
Актинический кератоз - возникает на участках кожи, не покрываемых одеждой (преимущественно лицо и кисти рук). Процесс развивается медленно и чаще наблюдается у людей, которые по роду своей деятельности долгое время вынуждены находится на солнце. Проявляется заболевание появлением чешуйчатых бляшек размером с чечевичное зерно в сочетании с хроническим лучевым (солнечным) дерматитом.
Чешуйки жесткие, на ощупь напоминают грубую наждачную бумагу, плотно прикреплены к коже. Поражение может быть множественным. После удаления роговых чешуек с поверхности бляшки наблюдается депигментация или слабая атрофия подлежащей ткани. Выпуклые формы старческой кератомы покрыты массивными роговыми чешуйками грязно-серого цвета.
Отдельные ее очаги иногда спонтанно исчезают, но затем рецидивируют. Озлокачествление наступает по данным различных авторов в 9 - 25 % случаев.
Кожный рог
Кожный рог - представляет собой отграниченный, резко выраженный гиперкератоз с формированием роговых масс остроконечной формы, иногда длинной до нескольких сантиметров. У пожилых людей поражение чаще носит солитарный характер и располагается преимущественно на лице и волосистой части головы.
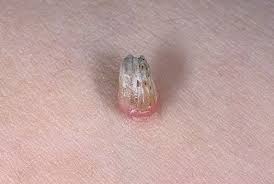
Озлокачествление наблюдается в 7-15 % случаев. Его признаками является распространение процесса в глубину кожи, возникновение воспаления и появление резко ограниченной бугристости у основания.
Кератоакантома
Кератоакантома - представляет полушаровидную опухоль до 1-1,5 см в диаметре с кратерообразным углублением в центре, выполненным роговыми массами. Над краем кратера как бы нависает покровный эпителий.
Опухоль локализуется главным образом на лице и кистях рук и развивается у лиц пожилого возраста (после 60 лет), но иногда наблюдается и в 20-30 лет. Довольно быстро растет первые 2-4 недели, затем стабилизируется в росте и через 6-8 мес. может исчезнуть, оставив после себя депигментированный рубец. Иногда неоднократно рецидивирует в течение многих лет.
В виду сложности проведения дифференциальной диагностики кератоакантомы и рака кожи на основании только клинических данных, а иногда и гистологической картины, наиболее обоснованной является тотальная эксцизия опухоли.
Рубцы
Описаны и хорошо известны случаи развития рака кожи на месте рубцовых изменений. Первым описал появления рака на рубце У. Марджолин в 1828 г. Интервалы между появлением рубцов и рака различны: от 3 до 70 лет и в среднем составляют около 30 лет.
Рак обычно развивается на почве постоянно травмирующихся рубцов после ожогов в области суставов или обширных гипертрофических рубцов после нагноения. Особым вариантом развития рака из рубца является, так называемая, люпус-карцинома, которая развивается примерно у 2 из 100 больных волчанкой.
5. Клинические проявления рака кожи
Признаки базалиомы
Узловая базалиома (встречается наиболее часто) представляет собой медленно растущий плотный узел, возвышающийся над кожей.
- Впоследствии опухоль изъязвляется и переходит в узлово-язвенную форму; Поверхностная форма представляет плоскую медленнорастущую красно-коричневую бляшку, чаще неправильной формы и достигающую иногда размеров 3 см и более. По краям образования часто определяются мелкие множественные восковидные узелки;
- Язвенная форма является этапом развития узлово-язвенной формы. Язва обычно безболезненная неправильной формы, покрыта корками, после удаления которых визуализируется бугристое дно язвы красно-коричневого цвета;
- Морфеаподобная (склерозирующая) форма характеризуется медленным ростом новообразования с формированием валикообразных фестончатых участков и рубцеванием в центральной части опухоли; Инфильтративная форма опухоли характеризуется распространением опухоли в глубокие слои дермы, которое иногда предшествует изъязвлению;
- кроме вышеприведенных вариантов бывают пигментированные базалиомы.
Признаки плоскоклеточного рака кожи
Различают две основные клинические формы развившегося плоскоклеточного рака кожи:
- Экзофитная форма - представляет собой массивный узел на широком основании (реже на ножке), возвышающийся над поверхностью кожи. Иногда опухоль имеет вид цветной капусты, достигая значительных размеров. Развивающиеся бугристые образования приобретают вид грибовидных, легко кровоточащих и покрытых корками папиллярных разрастаний;
- Инфильтрирующая форма - характеризуется развитием язвы обычно неправильных очертаний с кратерообразными с плотными валикообразными краями, в центре которой видны некротические массы. Опухоль быстро инфильтрирует и прорастает в подлежащие ткани. При этой клинической форме чаще наблюдается лимфогенное метастазирование.
6. Профилактика и ранняя диагностика рака кожи
Базалиома в начале заболевания выглядит как ограниченное пятно, бляшка или плотный узелок с четкими границами, желтовато-серого или восковидного оттенка. Иногда это несколько близко расположенных мелких узелков, медленно увеличивающихся в размерах (год и более).
Плоскоклеточный рак в начале заболевания характеризуется появлением папулы, уплотнения кожи, покрытого корочками, которое достаточно быстро эрозируется (изъязвляется).
При развитии рака на фоне предопухолевых процессов отмечается изменение внешнего вида длительно существовавшего патологического образования на коже (изъязвление, уплотнение, увеличение в размерах), а также отсутствие эффекта от проводимого консервативного лечения.
Способы предотвращения:
- защита лица и шеи от интенсивного и длительного солнечного облучения, особенно у людей со светлой, плохо поддающейся загару кожей;
- регулярное применение питательных кремов с целью предупреждения сухости кожи, особенно у пожилых людей с сухой кожей и наличием гиперкератозов;
- лечение, в том числе хирургическое, длительно незаживающих язв и свищей;
- защита рубцов на коже от механических травм;
- строгое соблюдение техники безопасности и мер личной гигиены при работе в профессионально вредных условиях;
- своевременное излечение предраковых заболеваний кожи.
Ранняя диагностика рака кожи
В последние десятилетия темпы прироста заболеваемости раком кожи опережают общий рост онкологической заболеваемости. Однако по сравнению с другими локализациями новообразований, при опухолях кожи задача ранней диагностики облегчается тем, что они располагаются на доступных для осмотра участках тела.
Наиболее эффективным методом ранней диагностики рака кожи является периодическое самообследование кожных покровов. При наличии поражения кожи, подозрительного на рак, можно обратиться к врачу любой специальности. После осмотра, при необходимости, Вас направят к врачу-онкологу. Категорически не следует заниматься самолечением.
Методы обследования перед назначением лечения
До начала лечения рака кожи обязательным является цитологическое или гистологическое подтверждение диагноза. Для проведения цитологического исследования материал получают путем приготовления мазков-отпечатков, соскобов из новообразования или пункции опухоли. Гистологическое исследование является наиболее достоверным методом диагностики опухолей кожи.
Способы биопсии
- Инцизионная биопсия. Скальпелем клиновидно иссекают небольшой фрагмент из края опухоли с участком визуально не измененной кожи. Этот метод используется для диагностики больших и изъязвленных опухолей;
- Эксцизионная (тотальная) биопсия - удаление новообразования целиком с последующим гистологическим исследованием. В этом случае новообразование удаляют с захватом всех слоев кожи в пределах видимых здоровых тканей. Ранка ушивается. С помощью эксцизионной биопсии можно удалять доброкачественные опухоли кожи. Оптимальный косметический результат может быть получен при размерах поражения до 1 см на конечностях и 0,5 см на лице.
Стадии рака кожи
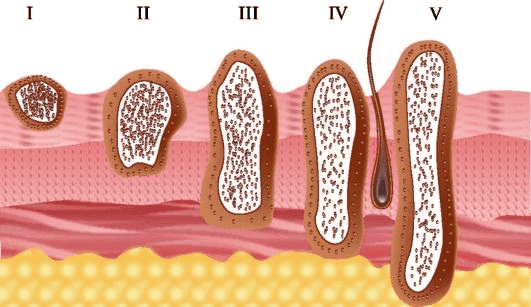
Установление стадии заболевания необходимо для планирования тактики лечения.
С этой целью выполняется рентгенографическое исследование органов грудной клетки и дополнительные методы, такие как: ультразвуковое исследование органов брюшной полости и регионарных лимфатических узлов;
рентгенография костей или компьютерная томография пораженной области (при первично-распространенных опухолевых процессах и метастатических формах опухоли).
- 0 стадия преинвазивная карцинома (carcinoma in situ);
- I стадия опухоль до 2 см в наибольшем измерении;
- II стадия опухоль более 2 см в наибольшем измерении;
- III стадия опухоль с инвазией в глубокие экстрадермальные структуры (мышцы, кости, хрящи, челюсть и глазницу) или одиночным метастазом в лимфатических узлах размером не более 3 см;
- IV стадия любого размера опухоль с метастазом в лимфатическом узле размерами более 3 см, множественными метастазами, в том числе в других органах (легкие, печень, кости)
Лечение базалиомы, плоскоклеточного рака кожи, метатипического рака кожи
Лечение рака кожи проводится с учетом стадии процесса, локализации опухоли, ее гистологического строения.
Основными методами - является хирургический и лучевой в самостоятельном виде или в форме комбинированного лечения.
При раке кожи I-II стадии лучевая терапия и хирургическое лечение являются альтернативными методами. При этом учитываются противопоказания к операции, высокая степень операционного риска и локализация опухоли в сложных топографо-анатомических областях (крыло носа, угол глаза, ушная раковина и др.).
Хирургическое лечение рака кожи
Удаление базалиомы или другого злокачественного новообразования кожи является наиболее качественным и эффективным методом, поскольку позволяет контролировать радикальность вмешательства путем микроскопического изучения краев отсечения, что особенно важно при распространенных опухолях и локализации рака кожи в косметически значимых областях.
- При наличии послеоперационного дефекта, выполняется первичная кожная пластика.
- При наличии метастазов в лимфатических узлах выполняется их хирургическое удаление.
- С целью иссечения или вапоризации небольших по размеру злокачественных опухолей может применяться высокоинтенсивное лазерное излучение.
Лучевое лечение рака кожи
Применяется в самостоятельном виде при опухолях Т1-Т2 в виде эдектронотерапии, контактной лучевой терапии или короткофокусной рентгенотерапии в суммарной очаговой дозе 60-70 Гр. При более распространенных опухолях (Т3 – Т4) лучевая терапия применяется в рамках комбинированного лечения или при наличии противопоказаний к хирургическому вмешательству. С этой целью используется электронотерапия, телегамма-терапия и сочетанная лучевая терапия (с дополнительной контактной лучевой терапией).
Химиотерапия
Применяется редко, главным образом при невозможности удалить опухоль из-за ее больших размеров или наличии неудалимых отдаленных метастазов.
Другие методы лечения
Другие методы лечения применяются при небольших ограниченных опухолях или наличии противопоказаний к стандартным методам лечения. Эффективность этих методов несколько ниже в сравнение с хирургией и лучевой терапией, однако, они позволяют получить хороший косметический эффект.
Криогенное лечение заключается в замораживании опухоли и окружающих ее тканей контактным способом с использованием жидкого азота.
Фотодинамическая терапия (ФДТ)
Метод основан на способности некоторых химических соединений (фотосенсибилизаторов) накапливаться преимущественно в опухолевой ткани и под воздействием лазерного излучения вызывать фотохимические реакции, приводящие к гибели опухолевых клеток.
Главными преимуществами ФДТ являются:
- возможность повторного лечения;
- быстрое заживление;
- хороший косметический эффект.
Местное лекарственное лечение проводится путем многократных аппликаций цитостатиков или их электрофореза. Метод показан главным образом при поверхностных опухолях.
Наблюдение и обследование после проведенного лечения
После проведенного лечения иногда может наблюдаться повторное возникновение опухоли на месте излеченной (рецидив) или развитие новых опухолей кожи (метахронные опухоли).
Поэтому пациентам, прошедшим лечение по поводу рака мочевого пузыря каждые 3-6 месяцев необходимо проходить обследование.
Обследование включает:
- осмотр всех кожных покровов с акцентом на состояние кожи в области удаленной опухоли;
- пальпацию регионарных лимфатических узлов;
- рентгенографическое исследование органов грудной клетки один раз в год (при плоскоклеточном раке кожи);
- УЗИ органов брюшной полости – один раз в 6 месяцев (при первично-распространенных и метастатических опухолях).




















